Artrite reumatóide
Definição
A artrite reumatoide (AR) é uma doença autoimune inflamatória das articulações. Embora a AR possa se manifestar de várias formas, há sempre um ataque às articulações pelo sistema imunológico1. Observa-se, em particular, um comprometimento da membrana sinovial, uma membrana conjuntiva que reveste a face interna das articulações. A doença tem a capacidade de destruir a cartilagem e os ossos na articulação afetada2.
A doença evolui após muitos anos, ela começa geralmente aos 25 anos, mas é somente anos mais tarde que os primeiros sintomas são sentidos (40-60 anos). A AR afeta principalmente as mulheres (70%).
Epidemiologia
Cerca de 1% da população mundial sofre de artrite reumatóide (AR). Confira algumas estatísticas interessantes:
– No Brasil, estima-se que a doença também atinja cerca de 1% da população.
– No Reino Unido, 487 000 pessoas sofrem de artrite reumatóide, ou seja, um pouco menos que 1% da população.
Doença mais feminina:
As mulheres são mais afetadas que os homens por esta condição, aproximadamente 2,5 vezes mais mulheres são afetadas pela AR do que os homens3.
Causas
As causas da artrite reumatóide (AR) ainda são pouco conhecidas, no entanto, estima-se que possa se tratar de uma doença auto-imune (suas próprias células atacam as articulações, o que leva a uma inflamação).
Como a AR está mais presente em algumas famílias, estima-se que a hereditariedade (os genes) pode ter um papel importante no desenvolvimento da doença.
Genética e obesidade
Um estudo publicado em 2020 observou uma ligação entre obesidade e um risco aumentado de artrite reumatoide. Uma análise de dados genéticos coletados de mais de 850.000 pessoas de origem europeia revelou uma ligação entre os genes ligados à obesidade e a artrite reumatoide. Os pesquisadores descobriram um risco aumentado de AR quando o índice de massa corporal (IMC) foi previsto como alto com base na genética de um indivíduo. Este fenômeno foi observado em homens e mulheres. Conforme explicado pelo Dr. Xia Jiang do Karolinska Institute na Suécia e autor deste estudo, esses resultados destacam um papel importante da obesidade no desenvolvimento patológico da artrite reumatoide e fornecem uma estratégia preventiva potencial que pode ser implementada. Este estudo foi publicado em 22 de setembro de 2020 na revista científica Arthritis & Rheumatology (DOI: 10.1002 / art.41517).
Sabe-se também que determinados fatores como a gripe ou o estresse podem desencadear surtos (ver em sintomas para saber a diferença entre as fases de surtos e de reemissão) em uma pessoa que sofre de AR.
Uma bactéria (Porphyromonas gingivalis) que causa a periodontite, uma doença infecciosa que afeta os tecidos de suporte dos dentes, pode promover o aparecimento de artrite reumatoide (AR) e aumentar a intensidade dos sintomas desta doença reumática. Sabemos que uma pessoa com periodontite tem duas vezes mais risco de desenvolver uma AR.
Em julho de 2016, os cientistas da Clínica Mayo (hospital de referência dos EUA), sob a direção do Dr. Taneja, publicaram um estudo identificando 2 bactérias intestinais do microbioma como as possíveis causas da artrite reumatóide (AR). Os cientistas notaram que essas bactérias estavam presentes em maiores quantidades em pessoas com AR do que nas saudáveis. A equipe do Dr. Taneja também descobriu a importância da bactéria Prevotella histicola, que favoreceria a supressão da inflamação em casos de AR. Este estudo foi publicado em 2016 na revista especializada Genome Medicine.
Poluição
A inalação de poluentes como fumaça de cigarro ou partículas poluentes de veículos, por exemplo, pode favorecer a AR.
Grupos de risco
Os grupos de risco são principalmente as mulheres, mas também as pessoas que têm antecedentes de AR na família.
Sintomas
A artrite reumatoide geralmente começa quando a pessoa é muito jovem, por exemplo, aos 25 anos de idade. No entanto, existe um atraso significativo entre o desenvolvimento da doença e a manifestação dos primeiros sintomas (dor, deformação). É por isso que os primeiros sintomas da artrite reumatoide geralmente aparecem entre os 40 e 60 anos. Os sintomas podem aparecer repentinamente, ou seja, em algumas semanas ou meses.4 A doença geralmente se manifesta com crises (flares ou flare-ups em inglês) ou fases de remissão (leia mais abaixo).
Os possíveis sintomas da artrite reumatoide incluem principalmente:
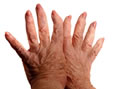
– Dores e inflamações articulares que afetam principalmente as (pequenas) articulações das mãos, dos punhos e do pé (antepé).
– As articulações têm sinais clássicos de inflamação: vermelhidão, dor, calor e tumefação (edema).
– As articulações ficam enrijecidas e anquilosadas.
– As articulações como, por exemplo, as da região dos dedos das mãos ou dos pés podem ficar deformadas. Falamos em “golpe de vento” (símbolo da deformação).
– A doença se caracteriza por danos simétricos (pé direito e esquerdo são afetados simultaneamente, por exemplo).
– As dores são quase sempre noturnas e aumentam quando se está em repouso (sem atividade). As mais fortes ocorrem pela manhã e diminuem ao longo do dia (após ter caminhado um pouco e feito as atividades do dia).
– Durante a fase de inflamação ou crise (ver abaixo) os sintomas como febre, fadiga, perda de peso e apetite são comuns. É importante saber que a AR pode afetar outros órgãos do corpo além das articulações. Os outros órgãos afetados podem ser a pele, os olhos (síndrome de Sjögren), os vasos sanguíneos, os nervos, os pulmões, o coração e o fígado.
Surtos
É importante saber que a artrite reumatóide é uma doença crônica que evolui por fases. Falamos em surtos quando a doença evolui (os sintomas se acentuam com o aumento da inflamação) e isso pode durar várias semanas ou até meses. Quando a doença e seus sintomas não se manifestarem mais ou se muito pouco, falamos em fase de remissão.
Observação sobre os sintomas
Os sintomas da PR podem variar muito de um paciente para outro, como revela a Universidade de Uppsala, na Suécia, em uma publicação sobre a doença.
Complicações
A artrite reumatóide pode também evoluir (após alguns anos, na sua forma evolutiva) para inflamações que afetam outras partes do corpo além das articulações. Ela pode atingir os tendões, a pele (com o aparecimento de nódulos), o pulmão, o pericárdio, etc. Por isso é importante tratar bem a doença e consultar o mais cedo possível um médico especialista (de preferência, um reumatologista). Constatamos que os pacientes que sofrem de AR também sofrem com freqüência de anemia, o que pode levar à fadiga e à falta de energia.
Por fim, ressaltamos que a AR tem tendência em desaparecer durante a gravidez, ela geralmente retorna, após o término desta.
A AR aumenta o risco de sofrer de osteoporose e síndrome de Sjögren5. Além disso, a síndrome do túnel do carpo é comum em pessoas com uma forma ativa de AR.
Diagnóstico



O diagnóstico também pode ser confirmado e/ou revelado através de radiografias para constatar as (eventuais) lesões nas articulações.
Tratamentos
Embora a artrite reumatoide (AR) esteja bem controlada, aproximadamente 60% com artrite continuam a sentir dor e há poucas estratégias farmacológicas seguras.6.
O objetivo do tratamento é minimizar a atividade da doença e prevenir danos irreversíveis às articulações.
DMARDs
Os principais tratamentos de longo prazo contra a AR são os medicamentos chamados DMARDs, ou seja, agentes modificadores da doença, em inglês “disease modifying antirheumatic drug”. Esses medicamentos podem salvar as articulações de danos permanentes. São medicamentos de ação lenta e geralmente levam várias semanas para ver os primeiros efeitos. É feita uma distinção entre DMARDs convencionais (em inglês: conventional DMARDs), DMARDs biológicos (em inglês: biologic DMARDs) e DMARDs sintéticos direcionados (em inglês: targeted synthetic DMARDs)7.
DMARDs convencionais
Dentre as DMARDs convencionais encontramos: metotrexato, hidroxicloroquina (Plaquenil® e genéricos), sulfassalazina (Salazopirina EN®), leflunomida (Arava® e genéricos – a leflunomida também é considerada um imunomodulador).
DMARDs biológicos
Entre os DMARDs biológicos distinguimos diferentes famílias de medicamentos:
– Inibidores de TNF (adalimumabe, certolizumabe, etanercepte, golimumabe e infliximabe).
– Inibidores do receptor de IL-6 (sarilumab, tocilizumab).
– outros produtos biológicos (rituximab, abatacept).
Os DMARDs biológicos podem ter o efeito colateral de aumentar o risco de infecções e levar a contagens anormais de células sanguíneas.8.
DMARDs sintéticos direcionados
Entre os DMARDs sintéticos direcionados (ou inibidores de JAK) encontramos: baricitinibe (Olumiant®), tofacitinibe (Xeljanz®), upadacitinibe hemi-hidratado (Rinvoq®). Os principais efeitos colaterais dos DMARDs sintéticos direcionados são infecções do trato respiratório superior, dores de cabeça e diarreia. 9.
Observações sobre DMARDs sintéticos direcionados
É um medicamento da classe dos inibidores da Janus Kinase (JAK) 1 e 3, como o tofacitinibe (Xeljanz®). Esse medicamento comercializado na forma de comprimidos foi autorizado pela FDA em 2012 nos Estados Unidos com indicação de AR e pela Swissmedic na Suíça em 2013. Na Suíça, dois outros princípios ativos também comercializados em comprimidos foram autorizados em 2021: o baricitinibe (Olumiant ®) e upadacitinibe (Rinvoq®)10. Os inibidores de JAK também são chamados de DMARDs direcionados.
Os inibidores de JAK são utilizados para tratar pacientes adultos com artrite reumatoide moderada a grave que não responderam adequadamente ao tratamento anterior com outros medicamentos (especialmente DMARDs convencionais) ou que não os toleram. Todos os inibidores de JAK podem ser utilizados como monoterapia ou em combinação com metotrexato ou outro DMARD, mas não com um agente biológico. Nos Estados Unidos, vários novos inibidores de JAK foram registrados pelo FDA em 2020.
Medicamentos contra dor
Frequentemente, outros medicamentos além dos DMARDs podem ser propostos para lidar com a dor, como os AINEs, o paracetamol, os corticosteroides e os opioides.
AINEs e paracetamol
Os tratamentos de primeira escolha para os sintomas leves da AR são os anti-inflamatórios, principalmente os anti-inflamatórios não esteroides ou AINEs (diclofenaco, ibuprofeno, celecoxibe) e o paracetamol (especialmente para tratar a dor, uma vez que não é eficaz contra a inflamação). Curiosamente, tomar AINEs é mais eficaz na hora de dormir do que em outras horas do dia.
Corticoides e opioides
Os corticoides ou glicocorticoides, como prednisona (oral ou injetável), quando os sintomas da AR se tornam mais avançados. Segundo o American College of Rheumatology (ACR), que se manifestou sobre este assunto em 2021, o uso de glicocorticoides para tratar a inflamação da AR deve ser minimizado devido aos efeitos colaterais associados a esses medicamentos, especialmente com uso prolongado.
Nos Estados Unidos, em particular, os médicos às vezes prescrevem opioides para aliviar a dor durante a AR, mas nem sempre esses medicamentos parecem ser mais eficazes que os AINEs, embora apresentem mais efeitos colaterais (segundo estudo apresentado em um congresso em 2022: Les opioïdes doublent le risque de thromboembolie veineuse chez les patients atteints de PR, artigo em francês).
Outros tratamentos
Existem outros tratamentos além dos medicamentos, como:
– a fisioterapia
– a terapia ocupacional (para limitar ou evitar deformidades)
– a cirurgia (em casos graves)
Muitas vezes, os diferentes tratamentos são combinados, fale com sua equipe médica.
Dicas
– Pratique exercícios (caminhada, esportes), sem se esforçar excessivamente (não levante cargas muito pesadas) e evite esportes ruins para as articulações, como o futebol ou o squash (sobretudo na região do joelho), de fato, se você ainda tiver energia e se a dor for suportável, os exercícios continuam sendo um dos melhores “remédios” para tratar inúmeros males reumatismais, como a artrite reumatóide. Tratamento complementar indispensável junto à tomada de medicamentos clássicos.
– Adote uma alimentação rica em vitaminas, minerais, frutas, legumes, derivados do leite e peixes, principalmente os que contêm ômega-3. Diminua o consumo de carne.
– Controle a pressão sanguínea assim como a taxa de colesterol, pois um risco de complicações cardiovasculares pode aparecer mais facilmente nos pacientes com artrite reumatóide.
– Utilize com o conselho de seu médico, medicamentos à base de plantas (garra do diabo, arnica) para completar o seu tratamento de base.
– Tome banhos quentes (menos se for cardíaco) ou vá em uma cura termal. Evite se estiver em período evolutivo (surto).
– Utilize sapatos confortáveis e adaptados ao seu pé.
– Tente parar de fumar. O tabagismo pode ser um fator de risco para a AR.
Fontes:
Mayo Clinic, Genome Medicine, Folha de S.Paulo
Redação:
Por Xavier Gruffat (farmacêutico)
Fotos:
Adobe Stock
Atualização:
Este artigo foi modificado em 21.11.2023
Bibliografia e referências científicas:
- The Economist, edição impressa de 13 de fevereiro de 2021.
- SANJEEV NANDA (M.D.), Mayo Clinic a-z Health Guide, WHAT YOU NEED TO KNOW ABOUT SIGNS, SYMPTOMS, DIAGNOSIS & TREATMENT, 2ª edição, Rochester, Mayo Clinic Press, 2023.
- Hunter TM, Boytsov NN, Zhang X, Schroeder K, Michaud K, Araujo AB. Prevalence of rheumatoid arthritis in the United States adult population in healthcare claims databases, 2004-2014. Rheumatol Int. Setembro de 2017;37(9):1551-1557. doi:10.1007/s00296-017-3726-1. Epub 2017, 28 de abril. PMID: 28455559.
- Livro em inglês: Mayo Clinic Guide to Arthritis, Managing joint pain for an active life, Lynne S. Peterson, 2020, Mayo Clinic
- Livro em inglês: Mayo Clinic Guide to Arthritis, Managing joint pain for an active life, Lynne S. Peterson, 2020, Mayo Clinic
- Study Finds Opioids Double Risk of Venous Thromboembolism in Rheumatoid Arthritis Patients, comunicado da ‘ACR (em inglês) – novembre 2022
- Boletim informativo da Mayo Clinic, Mayo Clinic Health Letter, página 2, edição de abril de 2023, falando sobre artrite reumatoide
- Boletim informativo da Mayo Clinic, Mayo Clinic Health Letter, página 2, edição de abril de 2023, falando sobre artrite reumatóide
- Boletim informativo da Mayo Clinic, Mayo Clinic Health Letter, página 2, edição de abril de 2023, falando sobre artrite reumatoide
- i.m@il.Offizin, edição de abril de 2021, revista suíça editada pela Universidade de Basileia